Wie is Ernst Kuipers
Ernst Kuipers studeerde Geneeskunde in Groningen en promoveerde in het VUmc. In 2000 werd hij hoogleraar aan de Erasmus Universiteit Rotterdam en afdelingshoofd in het Erasmus MC. In 2012 werd hij benoemd tot lid van de Raad van Bestuur, van 2013 tot 2022 was hij hier voorzitter. Tijdens de coronacrisis werd hij landelijk bekend als voorzitter van het Landelijk Netwerk Acute Zorg. In Kabinet Rutte IV is hij minister van Volksgezondheid, Welzijn en Sport.

© Marieke de Lorijn
Hoe zou digitale technologie kunnen helpen om de druk op de zorg te verminderen?
Kleinsmann “Ik doe veel onderzoek op het gebied van Remote Patient Management. Ofwel: hoe kun je zorg in het ziekenhuis verbinden met zorg op afstand thuis? Een van de manieren waarop dat kan, is met de box (Dokter uit de doos). Dat is een mooi concept, omdat het heel simpel is. Zo’n box bevat technologie die de patiënt zowel in het ziekenhuis als thuis kan gebruiken. We kunnen routinecontroles gedeeltelijk door patiënten zelf laten doen en zorgverleners hoeven zich alleen nog maar met de patiënten bezig te houden waar het niet zo lekker mee gaat. Als we dit concept kunnen opschalen, kunnen we de werkdruk in de zorg gigantisch verminderen.”
Kuipers “Ik onderschrijf dat voorbeeld helemaal. De technologische mogelijkheden zijn fenomenaal. Maar als je de druk op de zorg wil verminderen, begin dan eerst met de kwaliteit van de zorg. Begin met patiënten zelf, om hen veel beter geïnformeerd te laten zijn over hun gezondheid, zo nodig op een dagelijkse basis. Dan zijn ze veel zelfredzamer en minder afhankelijk van hun zorgprofessional. Onlangs sprak ik iemand met diabetes. Hij had een sensor op de arm die continu de suiker meet, zodat hij geen internist, diabetoloog of iemand anders nodig heeft om zijn bloedsuikerspiegel te meten. Dat helpt hem om de kwaliteit van zijn zorg te verbeteren. Uiteindelijk helpt dat ook om de druk op de zorg te verminderen: door bepaalde dingen te voorkomen en vroeg te signaleren heb je minder medische hulp nodig.”
‘Ik zie de sociale veranderopgave in de zorg als een even grote opgave als de technologische’
Zijn er ook andere inspirerende manieren om de druk op de zorg te verlagen?
Kuipers “Zeker. Er zijn ontzettend veel manieren. Even voor het idee, de zorg is tot op de dag van vandaag zeer arbeidsintensief. Het aantal mensen dat een zorgvraag heeft is in de loop der jaren steeds verder gestegen. We leven langer en er zijn dus ook steeds meer mensen met een langdurige ziekte. Het aantal mensen dat in de zorg werkt is ook gestaag gegroeid. Op dit moment werken ongeveer 1 op de 6 mensen met een baan in Nederland in de zorg. Als we zo doorgaan, zou dat in 2040 maar liefst 1 op de 4 mensen moeten zijn. Dat gaat niet, dus met dezelfde hoeveelheid mensen die we nu hebben moeten we meer zorg gaan leveren en daarnaast meer aan preventie doen. Een andere manier om de druk te verlagen is om regionale zorgcoördinatiecentra in te zetten. Dat zijn een soort verkeerscentra waar realtime en continu overzicht is van de beschikbare zorgcapaciteit. Hoe druk is het op de huisartsenpost? Hoeveel bedden hebben we? Hoeveel hebben we beschikbaar in het verpleeghuis? Hoeveel in het ziekenhuis? Hoe druk is het op de spoedeisende hulp? Waar zijn de ambulances? Daarmee krijg je een overzicht en kun je zorgen dat mensen zoveel mogelijk direct worden geholpen door de juiste professional. In plaats van dat ze eerst naar de spoedeisende hulp, de huisartsenpost of de wijkzorg gaan.”
Toch groeien dit soort digitale initiatieven op regionaal niveau niet altijd door. Hoe komt dat?
Kleinsmann “Het is een complexe opgave. Ik zie de sociale veranderopgave in de zorg als een even grote opgave als de technologische. Als industrieel ontwerper koppel ik die altijd aan elkaar. Waar ik vaak tegenaan loop is dat men in de zorg graag een heel specifieke technologie voor die afdeling of voor dat ziektebeeld wil hebben. Maar als je weet dat patiënten chronisch ziek zijn en meerdere ziekten of comorbiditeiten (meer dan één (chronische) aandoening-red.) hebben, dan is het niet zo fijn als de huisarts een bepaalde tool meegeeft en het ziekenhuis weer een andere. Als we naar die regionale zorgnetwerken gaan, dan willen we juist dat die digitalisering over grenzen heen gaat. Dan hebben we het nog niet eens over het delen van data gehad. Als data ontsloten worden tussen zowel zorginstellingen onderling als tussen patiënten en zorginstellingen, dan kunnen we veel beter zicht krijgen op de progressie van een ziekte alsmede het gedrag van mensen in relatie tot die progressie. Als we daar vervolgens predictiemodellen op kunnen ontwikkelen en loslaten, dan kunnen we met die digitalisering een enorme kwaliteitswinst halen.”
E-healthmonitor
Volgens een schatting zijn er inmiddels ruim 250 duizend verschillende gezondheidsapps, van simpele stappentellers tot meer geavanceerde hartslagmeters die gegevens automatisch doorsturen naar de cardioloog in het ziekenhuis. Sinds 2013 meet de jaarlijkse E-healthmonitor (van het RIVM, onderzoeksinstituut Nivel en het National eHealth Living Lab NeLL in opdracht van het ministerie van VWS) welke digitale zorg beschikbaar is, hoe deze wordt gebruikt en wat zorgverleners en patiënten ervan vinden. Uit het onderzoek van 2022 blijkt dat meer zorgverleners digitale middelen gebruiken dan het jaar daarvoor, maar dat het nog geen vast onderdeel van de zorg uitmaakt. Steeds meer zorgverleners zien een meerwaarde in digitale middelen, maar zijn verdeeld over de vraag of ze het probleem in de zorg kunnen helpen oplossen. Om ze vaker en beter te kunnen inzetten, moeten digitale middelen een logischer onderdeel worden van de manier van werken in de zorg, aldus de monitor. Ook de voordelen voor patiënten en zorgverleners moeten duidelijker worden. Zorgverleners vinden het belangrijk dat digitale zorg de werkdruk vermindert, zodat ze tijd overhouden voor patiënten. Verder is het essentieel dat digitale zorg voor zowel patiënten als zorgverleners makkelijk is in het gebruik. (Bron: E-healthmonitor 2022)

Met een glucosesensor kun je zelf je bloedsuikerspiegel meten en de waarden vervolgens aflezen via je smartphone.
© AzmanJaka
Wie is Maaike Kleinsmann Maaike Kleinsmann studeerde industrieel ontwerpen aan de TU Delft en promoveerde hier ook. In 2020 werd ze benoemd tot professor Design for Digital Transformation. Ze leidt het Delftse CardioLab, een samenwerking met Philips Design, gesteund door de Hartstichting. Ook is ze themaleider Cardio Tech binnen het Delft Health Initiative.

© Marieke de Lorijn
Hoe maak je niet alleen regionaal goede afspraken met elkaar op het gebied van data verzamelen en delen, maar ook landelijk? Wie zou dan de regie moeten nemen?
Kuipers “Tegen Maaike en haar collega’s zeg ik: durf als ontwerpers en als technici ook gewoon de lead te nemen. Want als je iedereen helpt met het uitvinden van hun wiel, dan eindigen we met een heleboel verschillende wielen in plaats van één rijdende fiets. Durf als technici te zeggen: we gaan iets maken wat bij iedereen zo goed mogelijk past. Ik ben ruim twintig jaar geleden in een ziekenhuis betrokken geweest bij het eerste elektronische patiëntendossier. Toen werd aan iedere individuele vakgroep gevraagd: hoe wil jij het graag? Dan gaan we een module maken voor jou. We eindigden met 240 verschillende modules die aan elkaar geknoopt moesten worden. Dat was niet te doen. Hoe dan wel? Je zou weer bij iedereen langs kunnen gaan en vragen wat voor functionaliteit nodig is, hoe ze verschillende aspecten waarderen, graderen en prioriteren. Op een gegeven moment heb je iets wat zo goed mogelijk bij iedereen past.”
Dat klinkt heel eenvoudig. Ben je blij met die oplossing, Maaike?
Kleinsmann “Ik ben heel blij met het antwoord. Wij nemen daar ook al een positie in, maar we moeten tech-push voorkomen. Het is belangrijk om technologie samen met medici, zorgverzekeraars, patiënten en zorgmedewerkers van de toekomst te co-creëren en iedereen mee te nemen in het traject om de zorg te verbeteren. Zo hebben we binnen de Groeifonds Aanvraag bijvoorbeeld ook een plan gemaakt voor telecarecenters waar de data van de remote patient managementsystemen centraal geanalyseerd wordt; al dan niet met behulp van kunstmatige intelligentie. Hiermee willen we kijken of we slimme technologie zo kunnen inzetten dat de verpleegkundige in een nachtdienst even kan gaan slapen op het moment dat eigenlijk alle patiënten stabiel zijn, maar ook weer gewekt wordt als dat niet zo is. Daar willen we ook de werkdruk mee verminderen.”
‘Tegen Maaike en haar collega’s zeg ik: durf als ontwerpers en als technici ook gewoon de lead te nemen’
Stel dat die verpleegkundigen minder routinewerk hoeven doen en een hogere kwaliteit zorg leveren. Wie gaat al die technische data dan analyseren?
Kuipers “In Nederland nemen we een fantastisch voortouw in opleidingen medische technologie en technische geneeskunde. Dat zijn opleidingen die zorg en technologie bij elkaar brengen. Het betekent dat in het zorgteam van de toekomst, naast een verpleegkundige, arts en facilitair zorgmedewerker, ook een ontwerper, techneut en dataspecialist zit.”
Dan gaan er stiekem best wel veel nieuwe disciplines in die zorg werken. Alleen noemen we die mensen geen zorgverleners.
Kuipers “Tegen mensen die in Delft studeren, heb ik weleens met een brede grijns gezegd: ‘Jullie zijn de dokters en de verpleegkundigen van de toekomst. Wees er trots op’. Zij mogen zichzelf rustig zorgverlener noemen.”
Kleinsmann “Ik denk ook dat door de digitalisering andere banen in de zorg ontstaan. Je hebt daar een nieuw soort medisch technicus voor nodig, maar in totaal hoop ik dat je niet meer mensen nodig hebt in de zorg.”
Health & Care
De TU Delft werkt, in samenwerking met medische professionals, aan de houdbaarheid van de zorg op de lange termijn. Met onderzoek en innovatie wil de TU Delft de zorg voor patiënten en het werk van zorgprofessionals verbeteren en het complexe en vaak inefficiënte zorgsysteem toekomst en crisisbestendig maken. In het TU Delft Health Initiative werken onder-zoekers samen op het gebied van neurotech, cardiotech, oncotech en geïntegreerde technologieën. Ook op onderwijsgebied werkt de TU aan gezondheid. De opleiding klinische technologie is een samenwerking tussen TU Delft, LUMC en Erasmus MC. Een klinisch technoloog heeft medische én technische kennis en slaat zo de brug tussen techniek en patiënt. Ook bieden deze instellingen een gezamenlijk masterprogramma met twee tracks: beeldvorming en interventie richt zich op twee belangrijke trends in de zorg: vroege diagnose en het ontwikkelen van een zo gericht mogelijke patiëntspecifieke behandeling. De track sensing & stimulatie gaat over technieken om de gezondheidstoestand van de patiënt nauwlettend te volgen en sturen.
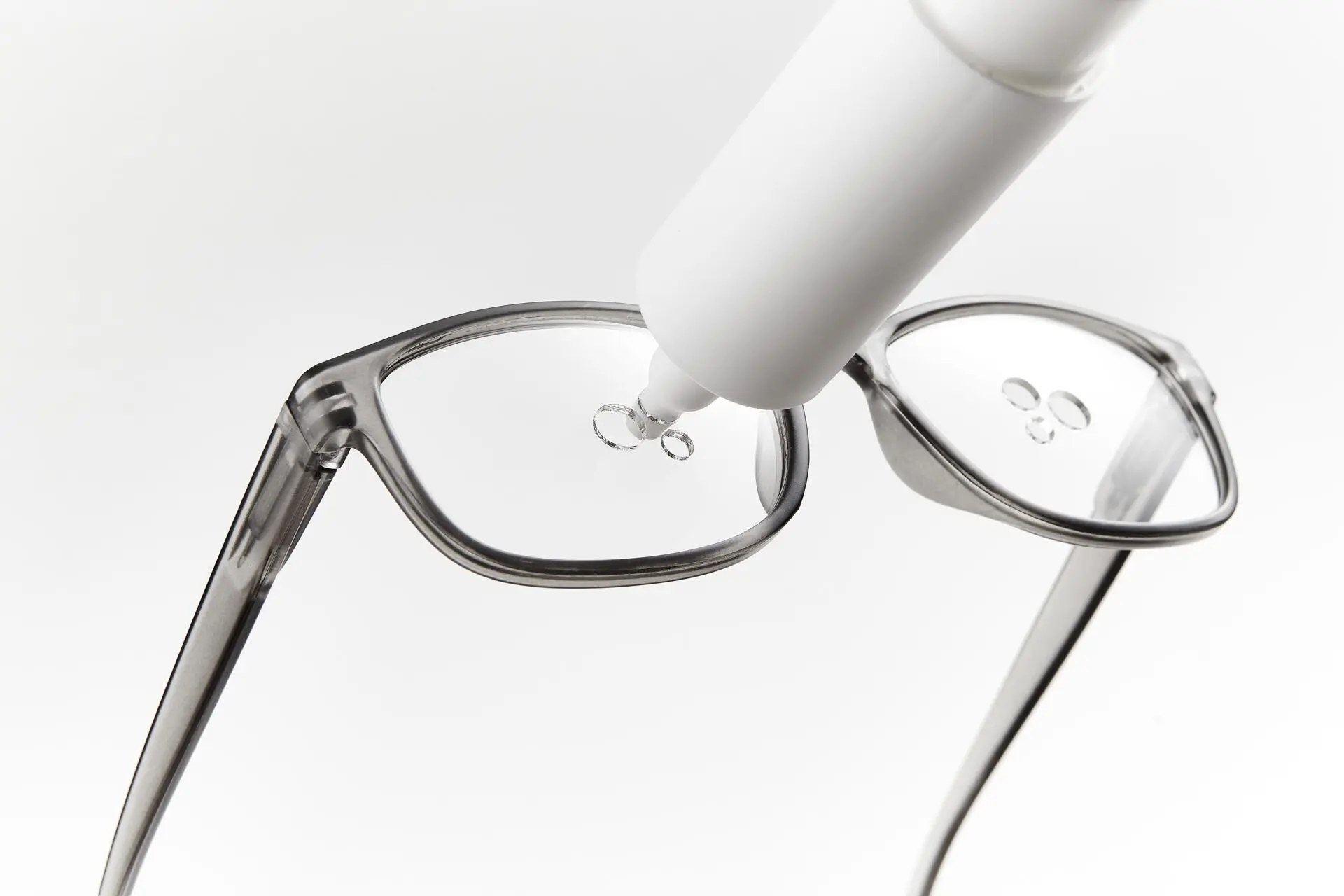
De druppelbril is een innovatie voor mensen met oogklachten. De bril bevat verschillende openingen en is zo ontworpen dat alle gangbare maten flesjes en pompjes in de bril passen en stevig vastzitten.
© Druppelbril
HEALTH & CARE
Komen er niet meer mensen bij?
Kuipers “Als we het hebben over zorg en technologie, dan denken mensen heel snel aan een nieuwe scanner, een röntgenapparaat of een operatierobot. Wat Maaike en haar collega’s zo mooi laten zien, is dat het een ontzettend breed veld is. Het gaat niet alleen over bijzondere apparatuur, maar ook over data, predictiesystemen, monitoringsystemen en logistiek. Veel dingen gaan ook over ogenschijnlijk simpele oplossingen, die wel heel relevant zijn. Zo hebben mensen op hogere leeftijd regelmatig vier keer per dag oogdruppels nodig, maar kunnen die niet zelf toedienen. Dan moet er vier keer per dag een wijkverpleegkundige langskomen. Nu is er een speciale bril waardoor mensen zichzelf toch die druppels kunnen geven. Ook voor die technologieontwikkeling zijn mensen nodig.”
‘In het zorgteam van de toekomst zit ook een ontwerper, techneut en dataspecialist’
Waar kan technologie het meest effectief helpen om die druk op de zorg te verminderen?
Kuipers “Technologie kan helpen bij de huisarts, de fysiotherapeut, de tandarts, de langdurige zorg, de verpleeghuizen, de wijkzorg, de geestelijke gezondheidszorg, de ziekenhuizen, de ambulancezorg. Op allerlei terreinen, op allerlei verschillende manieren. Zo heeft technologie de afgelopen periode geholpen om te zorgen dat ambulances qua diagnostiek, predictie en behandeling een soort ziekenhuis of spoedeisende hulp in het klein zijn geworden. Op een heel andere manier kun je data slimmer gebruiken, bijvoorbeeld voor de inzet van ambulances in een bepaalde regio.”
Dan gaan er stiekem best wel veel nieuwe disciplines in die zorg werken. Alleen noemen we die mensen geen zorgverleners.
Kleinsmann “Een veelbelovende stap die wij willen zetten is het planbaar maken van de acute zorg. Daar hebben we al goede resultaten mee in de perioperative care. Als iemand ontslagen is na een operatie, dan kunnen we die heel goed thuisblijven monitoren. Op het moment dat er toch een heropname nodig is, dan had je die al zien aankomen en kun je de ambulance erheen sturen. Een ander voorbeeld is dat in de ambulancezorg heel vaak op afstand wordt meegekeken door een arts die kan inschatten of de patiënt moet worden meegenomen of dat hij in het kleine ziekenhuis van die ambulance geholpen kan worden. In dat laatste geval kan hij thuisblijven en misschien de dag erna zelf voor een check up naar het ziekenhuis gaan. Daar valt ook veel te verbeteren.”
Heeft de pandemie de digitalisering versneld?
Kuipers “Zeker. Heel erg. Een van de dingen die dat heeft versneld is dat we een tekort aan capaciteit hadden om covid-patiënten in het ziekenhuis te helpen. Toen hebben veel partijen mensen thuis een box gegeven met zuurstof en medicijnen. Bovendien werd je van afstand gevolgd, waardoor een enkele verpleegkundige in plaats van vier patiënten, er tientallen kon volgen.”
Dus laten we hopen dat die digitalisering in dezelfde versnelling door blijft gaan.
Kuipers “Het kan. Met technici in de lead, zeg ik dan maar even met een grijns voor Delft Matters.”
Online learning Circulaire strategieën in gezondheidszorg
Het nieuwe programma ‘Apply Circular Economy Strategies in Healthcare’ moet de transitie naar een circulaire economie in de zorg mogelijk maken. Er zijn meerdere cursussen: voor MedTech-leveranciers die circulaire producten of diensten ontwerpen en voor ziekenhuizen en zorgorganisaties die verspilling willen tegengaan en willen bijdragen aan duurzame zorg. De cursus wordt vanaf oktober 2023 aangeboden via online-learning.tudelft.nl.
Start: elk moment, online zelfstudie
Duur cursus: 7 weken (op eigen tempo)
Meer info

